Colpisce circa l’1% della popolazione. Nella maggior parte dei casi è paucisintomatica o asintomatica.
PRESENTAZIONE CLINICA
La cosiddetta forma classica si manifesta di solito tra i 6 mesi di vita e i 2 anni, poco dopo lo svezzamento, con rallentamento di crescita, diarrea cronica, distensione addominale, astenia, ipotonia muscolare, inappetenza e irritabilità. Raramente però al giorno d’oggi si identifica una franca “crisi celiaca”, caratterizzata da diarrea acquosa esplosiva, marcata distensione addominale, disidratazione, diselettrolitemia, ipotensione e letargia. Negli ultimi anni, si è assistito a un progressivo ritardo nell’esordio delle manifestazioni cliniche della celiachia in età scolare. Questi bambini presentano sintomi intestinali atipici, come dolori addominali ricorrenti, stipsi oppure sintomi extra-intestinali, come bassa statura, ritardo puberale, anemia sideropenica, alopecia, stomatite aftosa, difetti dello smalto dentario, aumento delle transaminasi. Un ampio range di disturbi neurologici e psichiatrici, è stato descritto in associazione con la celiachia in età pediatrica. Un numero sempre maggiore di studi ha dimostrato che molte condizioni associate alla celiachia, che erano state descritte originariamente negli adulti, possono invece essere osservate anche nei bambini e negli adolescenti, come riduzione della massa ossea (osteoporosi), che però di solito regredisce facilmente con la dieta senza glutine.
DIAGNOSI SIEROLOGICA E ISTOLOGICA
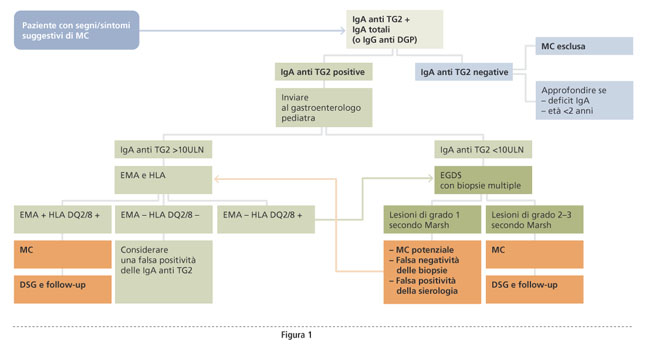
I marcatori per la diagnosi di celiachia sono gli anticorpi anti-tTG di classe IgA (sensibilità 98%, specificità 90%) e gli EMA di classe IgA (sensibilità 95%, specificità circa 100%). Per l’assoluta specificità gli EMA sono impiegati come test per confermare che la positività per gli anti-tTG sia un’effettiva spia di celiachia. Il terzo marker sierologico è l’anticorpo verso i peptidi deamidati di gliadina (DGP), il quale ha una sensibilità e specificità inferiori rispetto agli anti-tTG ed EMA. Nello screening di massa dovrebbero essere eseguiti gli anticorpi anti-tTG, seguiti dagli EMA nei casi anti-tTG positivi, con biopsia duodenale nei casi con doppia positività anticorpale. Nei gruppi a rischio i pazienti dovrebbero essere testati per anticorpi antitTG o EMA e, in caso di positività, essere sottoposti a biopsia duodenale.
Gli anticorpi diretti contro la gliadina nativa (AGA) non hanno più una indicazione per la diagnostica
della celiachia in quanto la loro sensibilità e specificità è risultata essere di gran lunga inferiore a quella degli anti-tTG ed EMA.
In tutti i soggetti, indagati per celiachia, dovrebbe quindi essere escluso sempre mediante ricerca delle IgA totali sieriche, un deficit selettivo di IgA, condizione associata alla celiachia che prevede un approccio sierologico diverso.
DIAGNOSI NEI CASI DI DEFICIT DI IgA:
Il deficit selettivo di IgA è una condizione associata alla celiachia. L’iter diagnostico per identificare la
celiachia nei pazienti con deficit di IgA prevede la ricerca degli anticorpi di classe IgG. Sia gli anticorpi
anti-tTG IgG che anti-DGP IgG presentano una elevata sensibilità (≥90%) e, in caso di positività di uno dei suddetti test, la diagnosi di celiachia andrà confermata con la biopsia duodenale. Bisogna sottolineare che, in pazienti con deficit di IgA e segni clinici di malassorbimento, la biopsia duodenale va comunque eseguita anche nel caso che gli anticorpi anti-tTG IgG e anti-DGP IgG siano negativi, dal momento che nessuno dei due test è in grado di identificare il 100% dei casi di celiachia in presenza di basse o assenti IgA sieriche.
DIAGNOSI NEI MINORI DI 2 ANNI:
Il test più valido per la diagnosi di celiachia nei bambini di età < 2 anni sono gli anticorpi anti-DGP
di classe IgG che spesso precedono la comparsa degli anti-tTG. Pertanto, nei bambini di età inferiore ai 2 anni con sospetta celiachia è consigliabile eseguire gli anticorpi anti-DGP IgG ed EMA
DIAGNOSI SENZA BIOPSIA INTESTINALE:
I criteri ESPGHAN prevedono che in una selezionata popolazione pediatrica caratterizzata da riscontro di livelli di anticorpi anti-tTG superiori a 10 volte il cut-off, si possa evitare la biopsia duodenale per la diagnosi di celiachia purché siano presenti, oltre i succitati livelli anticorpali, tutti i seguenti: positività degli EMA, positività del test genetico HLA, presenza di sintomi suggestivi di celiachia. I criteri ESPGHAN che vanno applicati in caso di pazienti con segni/sintomi suggestivi (figura1) sono specifici per l’età pediatrica e non vanno mai applicati alla diagnosi nell’adulto. Nuovi studi sono in corso per valutare l’affidabilità e le problematiche legate alla diagnosi clinica senza biopsia intestinale.
PROGNOSI:
La dieta senza glutine è al momento l’unica terapia efficace, va proseguita tutta la vita senza eccezioni. conferisce pieno benessere al bambino e all’adulto celiaco. Prima si fa diagnosi e meno facilmente si avranno ritardi o effetti negativi sulla crescita e sull’insorgenza di altre malattie autoimmuni. Purtroppo se la diagnosi viene effettuata in epoca puberale, la crescita del paziente potrebbe risultare pregiudicata, inoltre più a lungo il soggetto ha assunto il glutine e più facilmente potrebbe sviluppare malattie autoimmuni.
Quali cibi sono da evitare nella dieta senza glutine?
– Frumento (grano), orzo, segale, farro, monococco, grano khorasan (di solito commercializzato come
Kamut ®), spelta, triticale.
– Prodotti a base e/o contenenti i cereali vietati e farine, amidi, semole, semolini, creme, fiocchi, crusca, malto dei cereali vietati.
– Avena (tranne quella presente come ingrediente nei prodotti presenti nel Registro Nazionale del
Ministero della Salute).
– Altri alimenti, es.: bevande a base di cereali vietati e prodotti impanati o infarinati o miscelati con
pangrattato.
Per ulteriori approfondimenti, consultare l’ “ABC della dieta del celiaco” sul sito www.celiachia.it.
Quali cibi sono permessi nella dieta senza glutine?
– Mais, riso, miglio, grano saraceno, quinoa, amaranto, teff, sorgo, patate, manioca tal quali.
– Prodotti sostitutivi presenti nel Registro Nazionale del Ministero della Salute.
– Carne, pesce, uova, prosciutto crudo, latte, formaggi, yogurt naturale, panna, verdure, legumi, funghi, frutta, caffè, tè, vino, miele, zucchero, burro, oli vegetali tal quali.
– Prodotti considerati “a rischio” (es. farine, fecole e amidi da cereali permessi, gelati, marmellate, sughi) che riportano in etichetta il claim “senza glutine”.
FOLLOW UP
Alla diagnosi è importante venga effettuata un’educazione alla dieta gluten free da parte di un dietista
esperto, che la comunicazione sia adeguata all’età, alle abitudini culturali e sociali del paziente. Un
supporto continuo nel tempo favorisce l’aderenza alla dieta senza glutine.
Un controllo entro 6-12 mesi dalla diagnosi e successivamente ogni 1-2 anni (salvo complicanze) è
sufficiente per verificare la compliance alla dieta senza glutine, verificare la comparsa di malattie
autoimmuni e/o alterazioni metaboliche (che possono comparire anche in soggetti celiaci trattati) e
diagnosticare precocemente la comparsa di complicanze.
BIBLIOGRAFIA:
1 )La Celiachia nell’età pediatrica e nell’adulto. Il Booklet, a cura del Board Scientifico di AIC
2) Husby S, Koletzko S, Korponay-Szabó IR, Mearin ML, Phillips A, Shamir R, Troncone R, Giersiepen K, Branski D, Catassi C, Lelgeman M, Mäki M, Ribes-Koninckx C, Ventura A, Zimmer KP. Guidelines for the diagnosis of coeliac disease J Pediatr Gastroenterol Nutr 2012;54:136-60
3) Senza glutine. La celiachia non si cura, si gestisce Copertina rigida – 5 set 2017. A. Fasano